¿Qué es el linfedema?
El linfedema es la hinchazón que se produce cuando la linfa (líquido linfático) se acumula entre la piel y el músculo de una parte del cuerpo. Esta acumulación de líquido también se llama edema linfático. La linfa forma parte del sistema linfático o linfoide, que desempeña una función en la capacidad del cuerpo para combatir infecciones y enfermedades.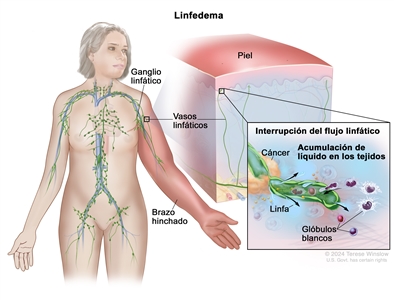
El cáncer o el tratamiento de esta enfermedad pueden interrumpir el flujo de la linfa y causar linfedema secundario. A veces surge al poco tiempo de haber terminado el tratamiento del cáncer o años después. Por lo general, se presenta de forma lenta en el transcurso de meses o años, y aunque no se puede prevenir, hay maneras de disminuir el riesgo de que aparezca o empeore.
El linfedema es una afección crónica que no tiene cura. Sin embargo, hay tratamientos disponibles que alivian la hinchazón (tumefacción) y permiten que usted realice las actividades cotidianas. Es más fácil de controlar y tratar cuando se detecta temprano; por lo tanto, consulte con su médico tan pronto note pesadez, hinchazón u otros signos de linfedema.
¿Qué causa el linfedema?
Cualquier cosa que bloquea o cambia el flujo (circulación) de la linfa en el cuerpo causa linfedema. El flujo linfático a veces se interrumpe por las siguientes razones relacionadas con el cáncer y su tratamiento:
- El cáncer o un tumor en sí mismos.
- Una cirugía para el cáncer.
- El tejido cicatricial que produce la radioterapia.
El riesgo de linfedema depende del tipo y la ubicación del cáncer, así como de los tratamientos que reciba. Otros factores de riesgo incluyen antecedentes de infección, curación lenta después de una cirugía, extirpación de ganglios linfáticos, cirugías o radioterapia previas, cáncer avanzado y sobrepeso u obesidad. Hable con su médico para obtener información sobre el riesgo de linfedema.
Linfedema y cáncer de mama
El tratamiento del cáncer de mama (seno) a menudo incluye cirugía para extirpar uno o más ganglios linfáticos en el área de la axila, lo que aumenta el riesgo de linfedema. Si se sometió a radioterapia o cirugía para este tipo de cáncer, es posible que presente linfedema en la mano, el brazo o el tórax del lado del cuerpo donde se extirparon o dañaron los ganglios linfáticos.
Linfedema y otros cánceres
El linfedema se puede presentar en cualquier parte del cuerpo, pero es más común en las extremidades: brazos o piernas. Algunos cánceres (sobre todo los de abdomen o área genital) y sus tratamientos son más propensos a causar linfedema porque se encuentran cerca de ganglios y vasos linfáticos. En ocasiones el linfoma, un cáncer que afecta los glóbulos blancos (parte del sistema linfático), produce linfedema por la acumulación de glóbulos blancos que bloquean el flujo linfático.
Es posible predecir dónde ocurrirá el linfedema si se conoce el tipo de cáncer.
- Las personas con cáncer de vulva, vagina, ovarios, endometrio, cuello uterino, próstata o cáncer colorrectal presentan linfedema en las piernas, los genitales o el abdomen.
- Las personas con cáncer de cabeza y cuello presentan hinchazón en la cara, el cuello o debajo del mentón. En ocasiones surge en partes del cuerpo, como la garganta, donde tal vez no sea visible.
Esta afección a veces también aparece tras una cirugía para el melanoma y el sarcoma.
¿Cuáles son los síntomas del linfedema?
Es posible que note síntomas de linfedema en una extremidad, así como cerca del sitio donde se realizó una cirugía o se administró radioterapia. A veces se presentan de forma lenta a lo largo del tiempo, por lo que debe prestar mucha atención a cualquier cambio leve que tenga. Comuníquese con el médico si tiene algún signo de linfedema.
Signos y síntomas de linfedema en cualquier parte del cuerpo
- Sensación de pesadez, llenura o tirantez en el área de la cirugía o la radioterapia.
- Hinchazón; cuando se presiona sobre el área hinchada queda una hendidura u hoyuelo (fóvea) en la piel, aunque, en el linfedema avanzado a veces esto último no ocurre.
- Entumecimiento u hormigueo en la zona afectada; el malestar empeora a medida que el linfedema progresa.
- Cambio de color y endurecimiento de la piel en las personas con linfedema prolongado, para el que no recibieron tratamiento.
Signos y síntomas de linfedema en las extremidades
El linfedema en las extremidades superiores (brazos) o inferiores (piernas) a veces causa los siguientes signos y síntomas adicionales:
- Sensación de pesadez, llenura o tirantez en un brazo, una pierna, los dedos de las manos o de los pies.
- Hinchazón en una de las extremidades que hace que se vea más grande que la otra.
- Dificultad para mover la extremidad afectada.
- Debilidad en la extremidad hinchada.
Signos y síntomas de linfedema en la cabeza o el cuello
El linfedema en la cabeza o el cuello a veces causa los siguientes signos y síntomas adicionales:
- Hinchazón y sensación de tirantez e incomodidad en la cara, el cuello o debajo de la barbilla.
- Molestia, hormigueo, dolor o entumecimiento en la cara, la cabeza, el cuello, los hombros o las orejas.
- Dificultad para mover la cabeza o el cuello.
- Dificultad para hablar, comer, tragar o respirar.
- Cambios en la voz, la visión o la audición.
Signos y síntomas de linfedema en los órganos genitales o el abdomen
El linfedema en los órganos genitales o el abdomen a veces causa los siguientes signos y síntomas adicionales:
- Hinchazón en el área genital o el abdomen.
- Dificultad o dolor al orinar.
- Dolor al caminar, al tener relaciones sexuales y al hacer otros movimientos.
Linfedema y celulitis
La celulitis es una es una complicación común del linfedema, que surge a partir de una infección bacteriana en la piel y puede llegar a ser mortal. Las personas con linfedema tienen un riesgo mayor de celulitis porque la piel de las áreas hinchadas se estira y se vuelve más delgada, lo que facilita la entrada de bacterias que proliferan en las áreas del cuerpo con mucho líquido.
Algunos signos y síntomas de la celulitis son similares a los del linfedema. Consulte con el médico si nota cualquier cambio en la piel o alguno de los siguientes síntomas de celulitis:
- Dolor, sensibilidad, enrojecimiento e hinchazón en el área afectada.
- Sensación de calor al tocar la zona que se encuentra hinchada.
- Fiebre.
Si tiene fiebre u otros signos de celulitis, hable con su médico de inmediato, ya que si no se trata, la celulitis puede ser mortal. El médico le recetará antibióticos.
¿Cómo se diagnostica el linfedema?
Debe prestar atención a signos y síntomas del linfedema, como tirantez o hinchazón en las extremidades, durante el tratamiento del cáncer y después de este. Si usted le avisa al médico que tiene hinchazón o cualquier otro cambio, se examinará la parte del cuerpo afectada. Por ejemplo, en el caso de una extremidad, se comparará el tamaño de esta con el de la pierna o el brazo sano.
Además, para ayudar al médico a comprender mejor la causa de la hinchazón y la interrupción del flujo linfático tal vez se haga una o más de las siguientes pruebas:
- Ecografía. Procedimiento en el que se hacen rebotar ondas de sonido de alta energía para examinar el movimiento de los líquidos, como la sangre y la linfa, en el cuerpo. Mediante esta prueba, es posible encontrar un coágulo de sangre que esté causando la hinchazón.
- Imágenes por resonancia magnética (IRM). Procedimiento en el que se usa un imán, ondas de radio y una computadora para crear una serie de imágenes detalladas de áreas del interior del cuerpo. La IRM y la linfangiografía por resonancia magnética (LRM) son parecidas, pero con esta última se crean imágenes del sistema linfático. La IRM y la LRM se usan para identificar la causa de la obstrucción del flujo linfático.
- Tomografía computarizada (TC). Procedimiento en el que se usa una computadora conectada a una máquina de rayos X para tomar una serie de imágenes detalladas del interior del cuerpo desde ángulos diferentes. Se inyecta un tinte en una vena o se ingiere para que los órganos o los tejidos se destaquen de forma más clara. También se llama tomografía computadorizada, tomografía axial computarizada (TAC) o exploración por TAC.
- Linfocentellografía. Procedimiento en el que se usa una pequeña cantidad de glucosa radiactiva para rastrear el flujo de la linfa e identificar obstrucciones.
- Perometría y desplazamiento de agua. Técnicas no invasivas que se usan para calcular el volumen de una extremidad en personas con riesgo de linfedema.
- Espectroscopia por bioimpedancia. Técnica no invasiva que se usa para medir la cantidad de líquido en el cuerpo. Sirve para determinar si una persona, que no presenta síntomas, tiene linfedema en estadios iniciales. A veces, se utiliza para ayudar a prevenir esta afección en quienes tienen riesgo de presentarla.
Estadios del linfedema
Si recibe un diagnóstico de linfedema, el médico usará el siguiente sistema de estadificación para describir la gravedad de esta afección.
- Estadio 0: la linfa no circula como debería; quizás no se presenten síntomas.
- Estadio I: hay hinchazón y pesadez en el área afectada; al presionar sobre esta zona, queda una hendidura u hoyuelo en la piel. Reposar y elevar la extremidad quizás ayude a reducir la hinchazón.
- Estadio II: el área afectada está más hinchada y es posible que se sienta más firme (dura) que el área de alrededor; al presionar sobre la zona hinchada no queda una hendidura. Reposar y elevar la extremidad no reducen la hinchazón.
- Estadio III: el área afectada está muy hinchada y la piel se siente dura y gruesa; es posible que tenga menos movilidad en esa zona y que la piel esté seca y ampollada.
¿Cómo se trata el linfedema?
Hay tratamientos disponibles para controlar los síntomas del linfedema. El equipo de atención de la salud hablará con usted sobre las técnicas de tratamiento que puede emplear en el hogar o bajo la supervisión de un profesional capacitado: un enfermero, un terapeuta certificado especializado en linfedema, o un fisioterapeuta o terapeuta ocupacional capacitado en el tratamiento de esta afección. Se emplean las siguientes opciones de tratamiento o artículos terapéuticos:
Vendas de poca elasticidad, vendajes, mallas (leggings) o medias de compresión
Estos artículos ayudan a que el líquido alrededor de los brazos y las piernas circule mejor e impiden que se acumule. También se llaman prendas de compresión, prendas compresivas o ropa de compresión. Un miembro del equipo de enfermería o un terapeuta certificado especializado en linfedema le ayudará a encontrar prendas que se ajusten bien, y le enseñará a usarlas.
Drenaje linfático manual
El drenaje linfático o masaje de drenaje linfático, consiste en un masaje suave que facilita el movimiento de la linfa a través del cuerpo. Es un componente de la terapia descongestiva completa o compleja, que dirige un terapeuta certificado especializado en linfedema. La terapia descongestiva completa a veces también incluye ejercicios, cuidados de la piel y el uso de vendajes para controlar los síntomas.
Bomba de compresión
Este es un dispositivo conectado a una manga (para brazos) o bota (para piernas) de compresión que presiona de forma intermitente la extremidad. Esto facilita el movimiento de la linfa e impide su acumulación en las extremidades. También se llama bomba de compresión neumática o bomba de linfedema.
Cirugía y otros tratamientos
Cuando el linfedema es avanzado, es posible que se recomiende cirugía u otro tratamiento médico.
- Derivación linfovenosa (baipás o anastomosis linfovenosa). Cirugía en la que se conectan los vasos linfáticos a una vena a fin de crear una nueva vía para que circule la linfa por el cuerpo.
- Trasplante linfovenoso (trasplante o transferencia de ganglios linfáticos vascularizados, o VLNT). Cirugía en la que se reemplazan los ganglios linfáticos dañados por ganglios sanos que se obtienen de otras partes del cuerpo para mejorar el flujo linfático.
- Liposucción (lipoaspiración, lipoplastia o lipectomía por succión). Cirugía en la que se retira el exceso de grasa en la parte del cuerpo afectada, lo que a veces mejora los síntomas del linfedema.
- Terapia láser. Procedimiento en el que se usa una luz para estimular la formación de vasos linfáticos, mejorar el flujo linfático y ayudar a reparar la piel afectada por el linfedema.
¿Puedo prevenir el linfedema?
Aunque no hay una manera de prevenir el linfedema, hay formas de reducir el riesgo de que aparezca o evitar que empeore. El equipo de atención de la salud quizás le sugiera las siguientes recomendaciones para el hogar:
- Proteja la piel para prevenir infecciones. Use guantes al cocinar y al hacer jardinería para evitar lesiones en las manos. Aplique cremas para prevenir la sequedad de la piel y la aparición de grietas por donde pueden entrar bacterias. Si tiene una quemadura o un corte, pregúntele al médico qué pomada antibacteriana puede usar. Llame al médico si nota enrojecimiento u otros signos de infección.
- Use prendas de compresión a diario cuando está de pie y se desplaza, así como por la noche según le indique el terapeuta certificado especializado en linfedema.
- Aprenda técnicas de drenaje linfático manual para emplear en casa; el terapeuta especializado en linfedema se las puede enseñar.
- Haga ejercicio. El ejercicio activa el sistema linfático de forma natural. Esto mejora el flujo de la linfa y mantiene el corazón sano, lo que facilita el control del linfedema. También es útil para reducir el riesgo de presentar esta afección. Hable con su médico para encontrar un programa de ejercicios que disfrute y que sea seguro para usted.
- Mantenga elevada la zona afectada cuando sea posible. Si tiene linfedema en el brazo, intente mantenerlo por encima del nivel del corazón cuando esté sentado o descansando. Si tiene linfedema en la pierna, coloque una almohada o mantas enrolladas debajo de esta para elevarla mientras está acostado.
- Mantenga o procure tener un peso saludable. Esto ayuda a controlar el linfedema.
- Evite presionar el área afectada. No use joyas apretadas y vístase con ropa holgada sin bandas o elásticos ajustados. No utilice el brazo afectado para cargar bolsos (carteras) u otros artículos. La presión arterial y las muestras de sangre se deben tomar en el brazo sin linfedema.
- Evite la exposición al sol y calor extremos. Las temperaturas altas pueden empeorar el linfedema. Use protector solar y prendas como sombreros y camisas ligeras de manga larga durante los periodos de exposición solar.
- Hidrátese. Beba suficiente agua para que la linfa siga circulando por el cuerpo.
- Reduzca el consumo de sal en su alimentación. La sal hace que el cuerpo retenga líquido, lo que empeora la hinchazón.
Consulta médica para conversar sobre el linfedema
Cuando se prepare para la consulta con el personal médico, de enfermería o trabajo social, considere hacer una lista de preguntas que quizás incluya las siguientes cuestiones sobre el linfedema:
- ¿El tipo de cáncer que tengo o el tratamiento que recibo aumentan mi riesgo de linfedema?
- ¿Qué cambios me deberían llamar la atención? ¿cuáles debo comunicarle?
- Si tengo riesgo de presentar linfedema, ¿hay algo que pueda hacer para evitar que comience o empeore?
- ¿Cuánto tiempo después de finalizar el tratamiento del cáncer pueden aparecer los síntomas del linfedema? ¿estaré en observación en caso de que ocurran síntomas tempranos?
- ¿Cómo puedo reducir el riesgo de linfedema?
- ¿Hay prendas especiales que deba usar durante el día o la noche para prevenir o tratar el linfedema?
- Si me diagnostican esta afección, ¿hay algún terapeuta certificado especializado en linfedema con el que pueda reunirme?
Cómo afrontar el linfedema
Los cambios físicos que resultan del linfedema a veces afectan su bienestar. Quizás le impidan hacer las actividades que le gustaban o no encuentre ropa que le quede bien. Tal vez le incomode su aspecto y prefiera aislarse de las personas que lo rodean. Recibir los servicios de un terapeuta certificado especializado en linfedema es a menudo la mejor manera de controlar y afrontar esta afección.
El linfedema es un efecto secundario que a veces es difícil de tratar desde el punto de vista físico y emocional. Es importante buscar el apoyo del equipo de atención de la salud para que le ayuden a prepararse y a superar los momentos difíciles. Obtenga más información sobre cómo hacer frente al cáncer, incluso los sentimientos y emociones que las personas con cáncer suelen tener y las formas de adaptarse a la vida diaria durante el tratamiento del cáncer.
Los familiares y amigos que cuidan a alguien con cáncer quizás encuentren útiles estas sugerencias sobre cómo apoyar a los cuidadores de personas con cáncer.
Investigación sobre el linfedema
Hay investigaciones en curso para hallar nuevas formas de prevenir, diagnosticar y tratar el linfedema. Los ensayos clínicos son estudios de investigación que ayudan a mejorar el conocimiento sobre el linfedema y otros efectos secundarios del cáncer y su tratamiento. Para obtener más información sobre ensayos clínicos, consulte Información sobre estudios clínicos para pacientes y cuidadores.
Para encontrar estudios clínicos en inglés patrocinados por el Instituto Nacional del Cáncer (NCI) sobre el linfedema, consulte Lymphedema Clinical Trials. La información en inglés sobre ensayos clínicos patrocinados por otras organizaciones se encuentra en ClinicalTrials.gov.
Los avances en la cirugía y los tratamientos del cáncer ayudan a reducir la probabilidad de que las personas con cáncer presenten linfedema. Por ejemplo, la biopsia de ganglio linfático centinela (procedimiento para determinar si un cáncer se diseminó) disminuye el riesgo de linfedema porque permite a los médicos extraer menos ganglios linfáticos.
Recursos relacionados
- Linfedema (PDQ®)–Versión para profesionales de la salud
- Lymphatic Education & Research Network
Última revisión: 2024-03-11
Si usted quiere saber más sobre el cáncer y cómo se trata, o si desea saber sobre ensayos clínicos para su tipo de cáncer, puede llamar al Servicio de Información del Instituto Nacional del Cáncer (NCI, por sus siglas en inglés) al 1-800-422-6237, llamada gratuita. Un especialista en información capacitado puede hablar con usted y responder a sus preguntas.
