Aspectos generales
Nota: En esta sección, se resume la evidencia científica publicada sobre la prevención de este tipo de cáncer. En el resto del resumen, se describe la evidencia con más detalle.
Los cánceres de cavidad oral, orofaringe, hipofaringe y laringe a veces se denominan cánceres de células escamosas de cabeza y cuello. Los cánceres de células escamosas de cabeza y cuello se originan con mayor frecuencia en las mucosas que revisten la cavidad oral, la orofaringe, la hipofaringe y la laringe. Desde el punto de vista anatómico, la faringe incluye la nasofaringe, la orofaringe y la hipofaringe, pero los cánceres en estos sitios presentan características clínicas y epidemiológicas diferentes. Por lo tanto, no es adecuado incluirlos en el mismo grupo.[1] Para obtener más información, consultar los siguientes resúmenes del PDQ:
- Tratamiento del cáncer de laringe
- Tratamiento del cáncer de labio y de cavidad oral
- Tratamiento del carcinoma de nasofaringe
- Tratamiento del cáncer de orofaringe
En la Figura 1 se observan las características anatómicas de la faringe.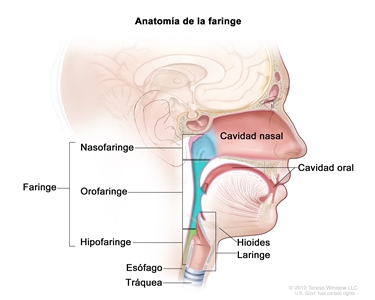
¿Quién está en riesgo?
Los cánceres de células escamosas de cabeza y cuello comparten factores de riesgo. Los consumidores de tabaco, en cualquiera de las formas disponibles popularmente (cigarrillos, cigarros, pipas y tabaco sin humo) o quienes beben grandes cantidades de bebidas alcohólicas tienen un riesgo elevado de cánceres de cavidad oral, orofaringe, hipofaringe y laringe; en particular, el riesgo es muy alto si consumen tabaco y bebidas alcohólicas.[2] Las personas que consumen betel masticable (mezclado con tabaco o sin este) también presentan un riesgo alto de cáncer de cavidad oral y orofaringe.[3,4] La personas que tienen antecedentes personales de cáncer en la región de la cabeza y el cuello, también tienen riesgo elevado de presentar un segundo cáncer primario de cabeza y cuello en el futuro.[5] El tipo 16 del virus del papiloma humano (VPH-16) es causa suficiente, pero no necesaria, de cánceres de boca, lengua y orofaringe.[2,6]
Nota: También están disponibles otros resúmenes del PDQ relacionados: Exámenes de detección de los cánceres de cavidad oral y nasofaringe y Consumo de cigarrillo: Riesgos para la salud y cómo dejar de fumar.
Factores con evidencia suficiente de aumento del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Consumo de tabaco
De acuerdo con evidencia sólida de varios estudios de observación, el consumo de tabaco aumenta el riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe.[7,8,9]
Magnitud del efecto: grande. En los fumadores activos, en comparación con las personas que nunca han fumado, el riesgo de cánceres de cavidad oral, orofaringe e hipofaringe es 4 a 5 veces más alto, y el riesgo de cáncer de laringe es hasta 10 veces más alto; el riesgo depende de la dosis. La mayoría de cánceres de cavidad oral, orofaringe, hipofaringe y laringe son atribuibles al consumo de productos de tabaco.
| Diseño del estudio: estudios de casos y controles, y de cohortes. |
| Validez interna: buena. |
| Congruencia: buena. |
| Validez externa: buena. |
Consumo de bebidas alcohólicas
Según evidencia sólida, el consumo de bebidas alcohólicas es un factor de riesgo de cánceres de cabeza y cuello. Este efecto es independiente del consumo de tabaco.[9,10,11,12]
Magnitud del efecto: menor que el riesgo relacionado con el consumo de tabaco, pero el riesgo es 2 a 6 veces más alto en las personas que toman 2 o más bebidas alcohólicas por día, en comparación con quienes no beben, y depende de la dosis.
| Diseño del estudio: estudios de casos y controles, y de cohortes. |
| Validez interna: buena. |
| Congruencia: buena. |
| Validez externa: buena. |
Consumo de tabaco y bebidas alcohólicas
El riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe es más alto en las personas que consumen grandes cantidades de bebidas alcohólicas y tabaco. Cuando ambos factores de riesgo están presentes, el riesgo de cáncer es mayor que el de un simple efecto multiplicador de los dos riesgos individuales.[13,14,15]
Magnitud del efecto: 2 a 3 veces mayor que el simple efecto multiplicador para los cánceres de cavidad oral, orofaringe, hipofaringe y laringe; el riesgo de las personas que fuman demasiado y consumen bebidas alcohólicas en exceso es 5 a 14 veces más alto que el riesgo de quienes nunca han fumado ni consumido bebidas alcohólicas.
| Diseño del estudio: estudios de casos y controles, y de cohortes. |
| Validez interna: buena. |
| Congruencia: buena. |
| Validez externa: buena. |
Consumo de betel masticable
A partir de evidencia sólida, el consumo de betel masticable solo o de betel mezclado con tabaco aumenta el riesgo de cánceres de cavidad oral y orofaringe.[3,4] De los tres componentes principales del betel masticable (hojas de betel, nuez de areca y cal), la nuez de areca es el único componente que se considera carcinógeno cuando se mastica.
Magnitud del efecto: el riesgo relativo de cánceres de cavidad oral es alto y, por lo general, más intenso con el consumo de betel mezclado con tabaco que con el de una preparación masticable de betel sola. Ambos productos confieren un aumento estadísticamente significativo del riesgo de cáncer de orofaringe.[4]
| Diseño del estudio: estudios de casos y controles, y de cohortes. |
| Validez interna: buena. |
| Congruencia: buena. |
| Validez externa: buena. |
Infección por el virus del papiloma humano
De acuerdo con evidencia sólida, la infección por el tipo 16 del virus del papiloma humano (VPH-16) causa cáncer de orofaringe.[6,16] Otros subtipos del virus del papiloma humano (VPH) de riesgo alto se han encontrado en un porcentaje pequeño de cánceres de orofaringe, entre ellos el tipo 18 (VPH-18).[17,18]
Magnitud del efecto: grande. La infección oral por el VPH-16 confiere un aumento del riesgo de cáncer de orofaringe que es alrededor de 15 veces mayor que el riesgo de quienes no tienen la infección oral por el VPH-16.
| Diseño del estudio: estudios de casos y controles, y de cohortes. |
| Validez interna: buena. |
| Congruencia: buena. |
| Validez externa: buena. |
Intervenciones con evidencia suficiente de reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Deshabituación tabáquica
A partir de evidencia sólida, suspender la exposición al tabaco (por ejemplo, cigarrillos, pipas, cigarros y tabaco sin humo) conduce a una reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe.[19]
Magnitud del efecto: disminución del riesgo, magnitud moderada a grande.
| Diseño del estudio: estudios de casos y controles, y de cohortes. |
| Validez interna: buena. |
| Congruencia: buena. |
| Validez externa: buena. |
Intervenciones con evidencia insuficiente de reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Abandono del consumo de bebidas alcohólicas
A partir de evidencia razonable, suspender el consumo de bebidas alcohólicas disminuye el riesgo de cánceres de cavidad oral y de laringe después de 20 años o más de haber abandonado el consumo.[19]
Magnitud del efecto: disminución del riesgo, magnitud pequeña a moderada.
| Diseño del estudio: estudios de casos y controles. |
| Validez interna: razonable. |
| Congruencia: razonable. |
| Validez externa: razonable. |
Vacunación contra el VPH-16 y otros subtipos de riesgo alto
Se ha demostrado que la vacunación contra el VPH-16 y el VPH-18 previene alrededor del 90 % de las infecciones orales por VPH-16 o VPH-18 dentro de los 4 años posteriores a la vacunación.[20] Sin embargo, no se dispone de datos para determinar si la vacunación a cualquier edad conducirá a una reducción del riesgo del cáncer de orofaringe en las edades típicas de diagnóstico actual.[21]
| Diseño del estudio: no hay estudios disponibles. |
| Validez interna: no corresponde (N/C). |
| Congruencia: N/C. |
| Validez externa: N/C. |
Referencias:
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans: Personal habits and indoor combustions. Volume 100 E. A review of human carcinogens. IARC Monogr Eval Carcinog Risks Hum 100 (Pt E): 1-538, 2012.
- Castellsagué X, Alemany L, Quer M, et al.: HPV Involvement in Head and Neck Cancers: Comprehensive Assessment of Biomarkers in 3680 Patients. J Natl Cancer Inst 108 (6): djv403, 2016.
- Song H, Wan Y, Xu YY: Betel quid chewing without tobacco: a meta-analysis of carcinogenic and precarcinogenic effects. Asia Pac J Public Health 27 (2): NP47-57, 2015.
- Guha N, Warnakulasuriya S, Vlaanderen J, et al.: Betel quid chewing and the risk of oral and oropharyngeal cancers: a meta-analysis with implications for cancer control. Int J Cancer 135 (6): 1433-43, 2014.
- Atienza JA, Dasanu CA: Incidence of second primary malignancies in patients with treated head and neck cancer: a comprehensive review of literature. Curr Med Res Opin 28 (12): 1899-909, 2012.
- Kreimer AR, Johansson M, Waterboer T, et al.: Evaluation of human papillomavirus antibodies and risk of subsequent head and neck cancer. J Clin Oncol 31 (21): 2708-15, 2013.
- U.S. Department of Health and Human Services: The Health Consequences of Smoking—50 Years of Progress: A Report of the Surgeon General. U.S. Department of Health and Human Services, CDC, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2014. Also available online. Last accessed March 6, 2024.
- Vineis P, Alavanja M, Buffler P, et al.: Tobacco and cancer: recent epidemiological evidence. J Natl Cancer Inst 96 (2): 99-106, 2004.
- Hashibe M, Brennan P, Benhamou S, et al.: Alcohol drinking in never users of tobacco, cigarette smoking in never drinkers, and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. J Natl Cancer Inst 99 (10): 777-89, 2007.
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans: Smokeless tobacco and some tobacco-specific N-nitrosamines. IARC Monogr Eval Carcinog Risks Hum 89: 1-592, 2007.
- Purdue MP, Hashibe M, Berthiller J, et al.: Type of alcoholic beverage and risk of head and neck cancer--a pooled analysis within the INHANCE Consortium. Am J Epidemiol 169 (2): 132-42, 2009.
- Islami F, Tramacere I, Rota M, et al.: Alcohol drinking and laryngeal cancer: overall and dose-risk relation--a systematic review and meta-analysis. Oral Oncol 46 (11): 802-10, 2010.
- Hashibe M, Brennan P, Chuang SC, et al.: Interaction between tobacco and alcohol use and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Cancer Epidemiol Biomarkers Prev 18 (2): 541-50, 2009.
- Lubin JH, Purdue M, Kelsey K, et al.: Total exposure and exposure rate effects for alcohol and smoking and risk of head and neck cancer: a pooled analysis of case-control studies. Am J Epidemiol 170 (8): 937-47, 2009.
- Mello FW, Melo G, Pasetto JJ, et al.: The synergistic effect of tobacco and alcohol consumption on oral squamous cell carcinoma: a systematic review and meta-analysis. Clin Oral Investig 23 (7): 2849-2859, 2019.
- Hobbs CG, Sterne JA, Bailey M, et al.: Human papillomavirus and head and neck cancer: a systematic review and meta-analysis. Clin Otolaryngol 31 (4): 259-66, 2006.
- D'Souza G, Kreimer AR, Viscidi R, et al.: Case-control study of human papillomavirus and oropharyngeal cancer. N Engl J Med 356 (19): 1944-56, 2007.
- Steinau M, Saraiya M, Goodman MT, et al.: Human papillomavirus prevalence in oropharyngeal cancer before vaccine introduction, United States. Emerg Infect Dis 20 (5): 822-8, 2014.
- Marron M, Boffetta P, Zhang ZF, et al.: Cessation of alcohol drinking, tobacco smoking and the reversal of head and neck cancer risk. Int J Epidemiol 39 (1): 182-96, 2010.
- Herrero R, Quint W, Hildesheim A, et al.: Reduced prevalence of oral human papillomavirus (HPV) 4 years after bivalent HPV vaccination in a randomized clinical trial in Costa Rica. PLoS One 8 (7): e68329, 2013.
- Chaturvedi AK, Graubard BI, Broutian T, et al.: Effect of Prophylactic Human Papillomavirus (HPV) Vaccination on Oral HPV Infections Among Young Adults in the United States. J Clin Oncol 36 (3): 262-267, 2018.
