Aspectos generales de las opciones de tratamiento
Hay diferentes tipos de tratamientos para las pacientes de cáncer de endometrio.
Hay diferentes tipos de tratamiento disponibles para las pacientes de cáncer de endometrio. Algunos tratamientos son estándar (el tratamiento que se usa en la actualidad) y otros se están probando en ensayos clínicos. Un ensayo clínico de un tratamiento es un estudio de investigación con el fin de mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para los pacientes de cáncer. A veces cuando en los ensayos clínicos se demuestra que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo se convierte en el tratamiento estándar. Los pacientes podrían considerar la participación en un ensayo clínico. En algunos ensayos clínicos solo se aceptan a pacientes que no comenzaron el tratamiento.
Se utilizan cinco tipos de tratamiento estándar:
Cirugía
La cirugía (extirpación del cáncer durante una operación) es el tratamiento más común para el cáncer de endometrio. Pueden utilizarse los siguientes procedimientos quirúrgicos:
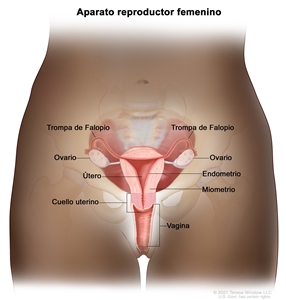
- Histerectomía total: cirugía para extirpar el útero, incluso el cuello del útero. Cuando el útero y el cuello del útero se extraen a través de la vagina, la operación se llama histerectomía vaginal. Si el útero y el cuello del útero se extirpan mediante una incisión (corte) grande en el abdomen, la operación se llama histerectomía abdominal total. Cuando el útero y el cuello del útero se extirpan a través de una pequeña incisión (corte) en el abdomen utilizando un laparoscopio, la operación se llama histerectomía laparoscópica total.
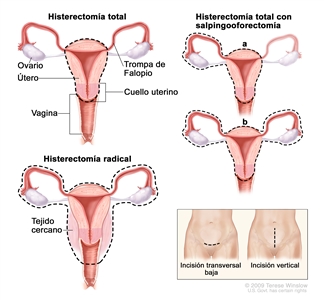
- Salpingooforectomía bilateral: cirugía para extirpar ambos ovarios y ambas trompas de Falopio.
- Histerectomía radical: cirugía para extirpar el útero, el cuello del útero y parte de la vagina. También se pueden extirpar los ovarios, las trompas de Falopio y los ganglios linfáticos cercanos.
- Disección de ganglio linfático: procedimiento de cirugía mediante el que se extirpan ganglios linfáticos del área pélvica y se observa una muestra de tejido al microscopio para verificar si hay signos de cáncer. Este procedimiento también se llama linfadenectomía.
Una vez que el médico extirpa todo el cáncer visible en el momento de la cirugía, es posible que algunos pacientes reciban radioterapia o terapia con hormonas después de la cirugía para destruir cualquier célula cancerosa que quede. El tratamiento administrado después de la cirugía para disminuir el riesgo de que el cáncer vuelva se llama terapia adyuvante.
Radioterapia
La radioterapia es un tratamiento del cáncer para el que se utilizan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que crezcan. Hay dos tipos de radioterapia:
- Radioterapia externa: se usa una máquina que envía la radiación hacia el área con cáncer desde el exterior del cuerpo.
- Radioterapia interna: se usa una sustancia radiactiva sellada en agujas, semillas, cables o catéteres, que se colocan directamente en el cáncer o cerca del mismo.
La forma de administración de la radioterapia depende del tipo y el estadio del cáncer que se esté tratando. La radioterapia externa e interna se usan para tratar el cáncer de endometrio y también se pueden usar como terapia paliativa para aliviar síntomas y mejorar la calidad de vida.
Quimioterapia
La quimioterapia es un tratamiento del cáncer para el que se utilizan medicamentos para interrumpir el crecimiento de células cancerosas, ya sea mediante su destrucción o impidiendo su multiplicación. Cuando la quimioterapia se toma por boca o se inyecta en una vena o músculo, los medicamentos ingresan al torrente sanguíneo y pueden llegar a las células cancerosas de todo el cuerpo (quimioterapia sistémica). Cuando la quimioterapia se coloca directamente en el líquido cefalorraquídeo, un órgano o una cavidad corporal como el abdomen, los medicamentos afectan principalmente las células cancerosas de esas áreas (quimioterapia regional).
La forma de administración de la quimioterapia depende del tipo y el estadio del cáncer que se esté tratando.
Terapia con hormonas
La terapia con hormonas es un tratamiento del cáncer que elimina o bloquea la acción de las hormonas e interrumpe el crecimiento de las células cancerosas. Las hormonas son sustancias elaboradas por las glándulas del cuerpo y circulan por el torrente sanguíneo. Algunas hormonas causan el crecimiento de ciertos cánceres. Si las pruebas revelan que las células cancerosas ofrecen sitios donde las hormonas se pueden adherir (receptores) se utilizan medicamentos, cirugía o radioterapia para reducir la producción de hormonas o impedir que funcionen.
Terapia dirigida
La terapia dirigida es un tipo de tratamiento para el que se usan medicamentos u otras sustancias para identificar y atacar células cancerosas específicas. Por lo general, las terapias dirigidas causan menos daño a las células normales que la quimioterapia o la radioterapia. Los anticuerpos monoclonales, los inhibidores de mTOR y los inhibidores de la transducción de señales son tres tipos de sustancias que se usan en la terapia dirigida para tratar el cáncer de endometrio.
- La terapia con anticuerpos monoclonales: los anticuerpos monoclonales son proteínas del sistema inmunitario que se producen en el laboratorio para el tratamiento de muchas enfermedades, incluso el cáncer. Como tratamiento del cáncer, estos anticuerpos se adhieren a dianas específicas en las células cancerosas o en otras células que ayudan a que se formen células cancerosas. Los anticuerpos destruyen las células cancerosas, bloquean su multiplicación o impiden que se diseminen. Los anticuerpos monoclonales se administran por infusión. Es posible utilizarlos solos o para administrar medicamentos, toxinas o material radiactivo directamente en las células cancerosas. El bevacizumab se usa para tratar el cáncer de endometrio en estadio III, estadio IV y recidivante.monoclonal antibodies: how monoclonal antibodies treat cancer-Spanish¿Cómo funcionan los anticuerpos monoclonales para tratar el cáncer? En este video se explica cómo los anticuerpos monoclonales como el trastuzumab, el pembrolizumab y el rituximab bloquean moléculas que las células cancerosas necesitan para multiplicarse, marcan células cancerosas para que el sistema inmunitario las destruya o transportan sustancias que dañan estas células.
- Terapia con inhibidores mTOR: los inhibidores de mTOR bloquean una proteína llamada mTOR que ayuda a controlar la multiplicación de las células. Los inhibidores de mTOR impiden que las células cancerosas crezcan y previenen la formación de vasos sanguíneos nuevos que los tumores necesitan para crecer. El everólimus y el ridaforólimus se usan para tratar el cáncer de endometrio en estadio III, estadio IV y recidivante.
- Terapia con un inhibidor de la transducción de señales: los inhibidores de la transducción de señales bloquean las señales que pasan de una molécula a otra en el interior de una célula. Es posible que el bloqueo de esas señales destruya células cancerosas. La metformina está en estudio para tratar el cáncer de endometrio en estadio III, estadio IV y recidivante.
Se están probando nuevos tipos de tratamiento en ensayos clínicos.
La información sobre ensayos clínicos está disponible en el portal de Internet del NCI.
A veces el tratamiento del cáncer de endometrio causa efectos secundarios.
Para obtener más información sobre los efectos secundarios que causa el tratamiento para el cáncer, consulte nuestra página sobre efectos secundarios.
Los pacientes podrían considerar la participación en un ensayo clínico.
Para algunos pacientes, la mejor elección de tratamiento podría ser un ensayo clínico. Los ensayos clínicos son parte del proceso de investigación del cáncer. Los ensayos clínicos se llevan a cabo para saber si los tratamientos nuevos para el cáncer son inocuos (seguros) y eficaces, o mejores que el tratamiento estándar.
Muchos de los tratamientos estándar actuales se basan en ensayos clínicos anteriores. Los pacientes que participan en un ensayo clínico reciben el tratamiento estándar o son de los primeros en recibir el tratamiento nuevo.
Los pacientes que participan en los ensayos clínicos también ayudan a mejorar la forma en que se tratará el cáncer en el futuro. Aunque los ensayos clínicos no siempre llevan a tratamientos eficaces, a menudo responden a preguntas importantes y ayudan a avanzar en la investigación.
Los pacientes pueden ingresar en los ensayos clínicos antes, durante o después de comenzar su tratamiento para el cáncer.
En algunos ensayos clínicos solo se aceptan a pacientes que aún no recibieron tratamiento. En otros ensayos se prueban terapias en pacientes de cáncer que no mejoraron. También hay ensayos clínicos en los que se prueban formas nuevas de impedir que el cáncer recidive (vuelva) o de disminuir los efectos secundarios del tratamiento del cáncer.
Los ensayos clínicos se realizan en muchas partes del país. La información en inglés sobre los ensayos clínicos patrocinados por el Instituto Nacional del Cáncer (NCI) se encuentra en la página de Internet clinical trials search. Para obtener información en inglés sobre ensayos clínicos patrocinados por otras organizaciones, consulte el portal de Internet ClinicalTrials.gov.
A veces se necesitan pruebas de seguimiento.
A medida que avanza el tratamiento, se harán exámenes y revisiones periódicas. Es posible que se repitan algunas pruebas que se hicieron para diagnosticar o estadificar el cáncer, con el fin de evaluar qué tan bien está funcionando el tratamiento. Las decisiones acerca de seguir, cambiar o suspender el tratamiento se pueden basar en los resultados de estas pruebas.
Algunas de las pruebas se repiten cada tanto después de terminar el tratamiento. Los resultados de estas pruebas muestran si la afección cambió o si el cáncer recidivó (volvió).