Comprar planes
Comprar tu propia cobertura
Planes a través de tu empleador
Conoce sobre los beneficios médicos, dentales, de farmacia y voluntarios que tu empleador puede ofrecer.
Aprender
¿Buscas cobertura de Medicare?
Tratamiento del cáncer de próstata (PDQ®) : Tratamiento - información para los pacientes [NCI]
Esta información es producida y suministrada por el Instituto Nacional del Cáncer (NCI, por sus siglas en inglés). La información en este tema puede haber cambiado desde que se escribió. Para la información más actual, comuníquese con el Instituto Nacional del Cáncer a través del Internet en la página web http://cancer.gov o llame al 1-800-4-CANCER.
Información general sobre el cáncer de próstata
El cáncer de próstata es una enfermedad por la que se forman células malignas (cancerosas) en los tejidos de la próstata.
La próstata es una glándula del aparato reproductor masculino. Está justo debajo de la vejiga (órgano que recibe y expulsa la orina) y delante del recto (parte inferior del intestino). Es casi del tamaño de una nuez y rodea parte de la uretra (tubo que vacía la orina de la vejiga). La glándula prostática elabora un líquido que es parte del semen.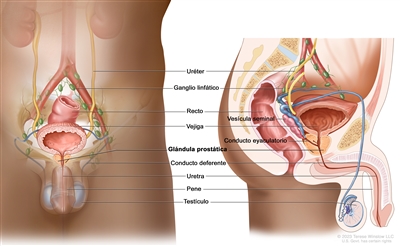
El cáncer de próstata es más común en los hombres de edad avanzada. En los Estados Unidos, se diagnosticará cáncer de próstata a aproximadamente 1 de cada 8 hombres.
Los signos de cáncer de próstata incluyen tener un flujo débil de orina u orinar con más frecuencia.
El cáncer de próstata y otras afecciones a veces causan estos y otros signos y síntomas. Consulte con su médico si tiene alguno de los siguientes signos o síntomas:
- Dificultad para comenzar a orinar.
- Necesidad de orinar varias veces (en especial en la noche).
- Dificultad para vaciar la vejiga por completo.
- Disminución o interrupción del flujo de orina.
Cuando se detecta el cáncer de próstata en un estadio avanzado los síntomas son los siguientes:
- Dolor de espalda, cadera o pelvis que no desaparece.
- Falta de aire, mucho cansancio, latidos rápidos del corazón, mareo o piel pálida a causa de anemia.
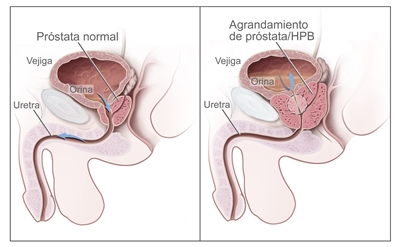
Otras afecciones quizás causen los mismos síntomas. La próstata tiende a crecer con la edad y bloquea la uretra o la vejiga. Esto puede producir problemas al orinar o problemas sexuales. Esta afección se llama hiperplasia prostática benigna (HPB) y, aunque no es cancerosa, a veces se necesita cirugía para tratarla. Los síntomas de la hiperplasia prostática benigna u otros problemas de la próstata se parecen a los síntomas del cáncer de próstata.
Para diagnosticar el cáncer de próstata, se utilizan pruebas que examinan la próstata y la sangre.
Es posible que se utilicen las siguientes pruebas y procedimientos:
- Examen físico y antecedentes de salud: examen del cuerpo para revisar el estado general de salud e identificar cualquier signo de enfermedad, como masas o cualquier otra cosa que parezca anormal. También se obtienen datos sobre los hábitos de salud, los antecedentes de enfermedades y los tratamientos anteriores.
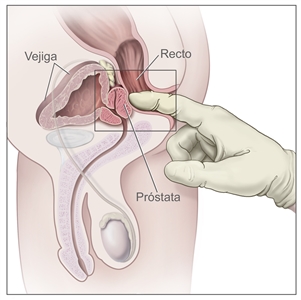
- Examen digital del recto (EDR): examen del recto. El médico o enfermero introduce un dedo cubierto por un guante lubricado en el recto para palpar la próstata a través de la pared del recto y detectar bultos o áreas anormales.
- Prueba del antígeno prostático específico (PSA): prueba de laboratorio que mide las concentraciones del PSA en la sangre. El PSA es una sustancia que se produce en su mayor parte en la próstata; a veces se encuentra en mayor cantidad en la sangre de los hombres que tienen cáncer de próstata. Es posible que las concentraciones del PSA también sean altas en los hombres que tienen una infección o inflamación de la próstata, o tienen hiperplasia prostática benigna (HPB; próstata agrandada, pero no cancerosa).
- TEP con antígeno prostático específico de membrana (TEP con PSMA): procedimiento con imágenes que se usa para encontrar células de cáncer de próstata que se diseminaron fuera de la próstata, a los huesos, los ganglios linfáticos u otros órganos. Para este procedimiento se utiliza una molécula dirigida a las células unida a una sustancia radiactiva, que se inyecta en el cuerpo y viaja por la sangre. Esta molécula se adhiere a una proteína llamada antígeno prostático específico de membrana (PSMA) que se halla en la superficie de las células del cáncer de próstata. Luego se usa una tomografía por emisión de positrones (TEP) para detectar concentraciones altas de la molécula radiactiva y así encontrar la ubicación de las células del cáncer de próstata en el cuerpo. Es posible usar este procedimiento para facilitar el diagnóstico del cáncer de próstata que recidivó o se diseminó a otras partes del cuerpo, así como para planificar el tratamiento.
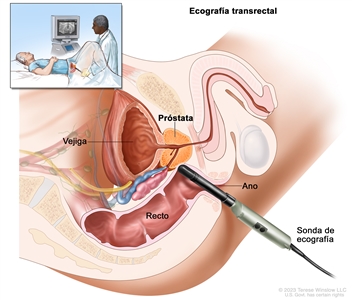
- Ecografía transrectal: procedimiento por el que se introduce en el recto una sonda del tamaño de un dedo para examinar la próstata. La sonda se usa para hacer rebotar ondas de sonido de alta energía (ultrasonido) en los tejidos u órganos internos, y crear ecos. Los ecos forman una imagen de los tejidos del cuerpo que se llama ecografía. Es posible usar la ecografía transrectal durante una biopsia. Esto se llama una biopsia guiada por ecografía transrectal.
- Imágenes por resonancia magnética (IRM) transrectal: procedimiento para el que se usan un imán, ondas de radio y una computadora a fin de crear una serie de imágenes detalladas de áreas del interior del cuerpo. Se introduce por el recto un transductor que emite ondas de radio cerca de la próstata. Esto ayuda a que la máquina de IRM tome imágenes más claras de la próstata y el tejido circundante. La IRM transrectal se realiza para determinar si el cáncer se diseminó fuera de la próstata, a los tejidos cercanos. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN). A veces también se usa la IRM transrectal durante una biopsia. En ese caso se llama biopsia guiada por IRM transrectal.
La biopsia se hace para diagnosticar el cáncer de próstata y determinar el grado del cáncer (puntaje de Gleason).
La biopsia transrectal se usa para diagnosticar el cáncer de próstata. En la biopsia transrectal se extrae tejido de la próstata mediante una aguja fina que se introduce en la próstata a través del recto. En ocasiones, este procedimiento se realiza con una ecografía transrectal o una IRM transrectal que sirve de guía para llegar hasta donde se extraen las muestras de tejido. Un patólogo observa el tejido al microscopio para detectar células cancerosas.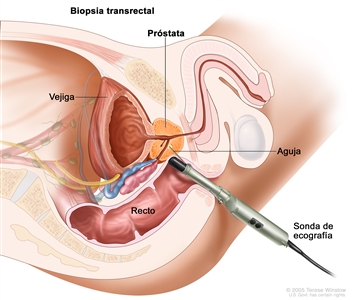
A veces durante una resección transuretral de la próstata (RTUP), que se hace para tratar la hiperplasia prostática benigna, se extrae una muestra de tejido que se examina mediante una biopsia.
Si se encuentra cáncer, el patólogo determinará el grado del cáncer. Este es una descripción de cuán anormales se ven las células cancerosas al microscopio y cuán rápido se podrían multiplicar y diseminar. El puntaje de Gleason mide el grado del cáncer de próstata.
Para asignar el grado del cáncer, el patólogo examina las muestras de tejido de próstata para ver cuánto del tejido tumoral se parece al tejido de próstata normal y para identificar los dos patrones principales de células. El patrón primario representa el del tejido más común; el patrón secundario es el patrón que sigue en cantidad. Se asigna un grado del 3 al 5 a cada patrón: el grado 3 es el que más se parece al tejido de próstata normal; el grado 5 es el que se ve más anormal. Luego, los dos grados se suman para obtener el puntaje de Gleason.
El puntaje de Gleason oscila entre 6 y 10. Mientras más alto sea el puntaje de Gleason, más alta es la probabilidad de que el cáncer crezca y se disemine rápido. Un puntaje de Gleason de 6 indica que es un cáncer de grado bajo; un puntaje de 7 indica que el cáncer es de grado intermedio; y un puntaje de 8, 9 o 10 indica que es un cáncer de grado alto. Por ejemplo, si el patrón de tejido más común es de grado 3 y el patrón secundario es de grado 4, significa que la mayor parte del cáncer es de grado 3 y una menor parte del cáncer es de grado 4. Se suman los grados y se obtiene un puntaje de Gleason de 7, que es un cáncer de grado intermedio. El puntaje de Gleason se escribe de las siguientes formas: puntaje de Gleason 3+4=7, puntaje de Gleason de 7/10, o puntaje de Gleason combinado de 7.
Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
El pronóstico y las opciones de tratamiento dependen de los siguientes aspectos:
- El estadio del cáncer (concentración del PSA, puntaje de Gleason, grupo de grado pronóstico, partes de la próstata con cáncer y si el cáncer se diseminó a otras partes del cuerpo).
- La edad del paciente.
- Si el cáncer recién se diagnosticó o recidivó (volvió).
Las opciones de tratamiento también dependen de los siguientes aspectos:
- Si el paciente presenta otros problemas de salud.
- Los efectos secundarios del tratamiento previstos.
- Tratamientos previos del cáncer de próstata.
- Los deseos de la paciente.
La mayoría de los hombres con diagnóstico de cáncer de próstata no mueren por la enfermedad.
Estadios del cáncer de próstata
Una vez que se diagnostica el cáncer de próstata, se hacen pruebas para saber si las células cancerosas se diseminaron dentro de la próstata o a otras partes del cuerpo.
El proceso que se utiliza para determinar si el cáncer se diseminó dentro de la próstata o a otras partes del cuerpo se llama estadificación. La información que se obtiene del proceso de estadificación determina el estadio de la enfermedad. Es importante conocer el estadio para planificar el tratamiento. Con frecuencia, los resultados de las pruebas que se usan para diagnosticar el cáncer de próstata también se usan para estadificar la enfermedad. (Consulte la sección sobre Información general). Es posible que no se realicen pruebas de estadificación del cáncer de próstata a menos que el paciente presente síntomas o signos de que el cáncer se diseminó, como dolor de hueso, concentración alta de PSA o un puntaje de Gleason alto.
A veces también se usan las siguientes pruebas y procedimientos durante el proceso de estadificación:
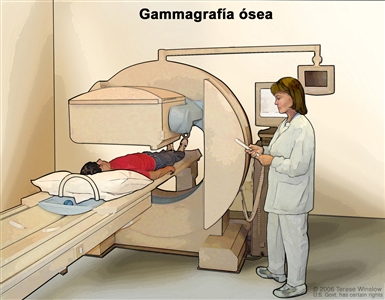
- Gammagrafía ósea: procedimiento para verificar si hay células en los huesos que se multiplican rápido, como las células cancerosas. Se inyecta una cantidad muy pequeña de material radiactivo en una vena y este recorre el torrente sanguíneo. El material radiactivo se acumula en los huesos con cáncer y se detecta con un escáner.
- Imágenes por resonancia magnética (IRM): procedimiento para el que se usa un imán, ondas de radio y una computadora a fin de crear una serie de imágenes detalladas de áreas del interior del cuerpo. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN).
- Tomografía computarizada (TC): procedimiento para el que se toma una serie de imágenes detalladas del interior del cuerpo desde ángulos diferentes. Las imágenes se crean con una computadora conectada a una máquina de rayos X. Se inyecta un tinte en una vena o se ingiere a fin de que los órganos o los tejidos se destaquen de forma más clara. Este procedimiento también se llama tomografía computadorizada, tomografía axial computarizada (TAC) o exploración por TAC.
- Linfadenectomía pélvica: cirugía para extirpar los ganglios linfáticos de la pelvis. Un patólogo observa el tejido al microscopio para detectar células cancerosas.
- Biopsia de vesícula seminal: extracción de líquido de las vesículas seminales (glándulas que elaboran semen) mediante una aguja. Un patólogo observa el líquido al microscopio para detectar células cancerosas.
- Gammagrafía ProstaScint: procedimiento para detectar cáncer que se diseminó de la próstata a otras partes del cuerpo, como los ganglios linfáticos. Se inyecta una cantidad muy pequeña de material radiactivo en una vena y este recorre el torrente sanguíneo. El material radiactivo se une a las células cancerosas de próstata y se detecta con un escáner. En la imagen, el material radiactivo aparece como una mancha brillante en las áreas donde hay muchas células cancerosas de próstata.
El cáncer se disemina en el cuerpo de tres maneras.
El cáncer se puede diseminar a través del tejido, el sistema linfático y la sangre:
- Tejido. El cáncer se disemina desde donde comenzó y se extiende hacia las áreas cercanas.
- Sistema linfático. El cáncer se disemina desde donde comenzó y entra en el sistema linfático. El cáncer se desplaza a través de los vasos linfáticos a otras partes del cuerpo.
- Sangre. El cáncer se disemina desde donde comenzó y entra en la sangre. El cáncer se desplaza a través de los vasos sanguíneos a otras partes del cuerpo.
Es posible que el cáncer se disemine desde donde comenzó a otras partes del cuerpo.
Cuando el cáncer se disemina a otra parte del cuerpo, se llama metástasis. Las células cancerosas se desprenden de donde se originaron (el tumor primario) y se desplazan a través del sistema linfático o la sangre.
- Sistema linfático. El cáncer penetra el sistema linfático, se desplaza a través de los vasos linfáticos, y forma un tumor (tumor metastásico) en otra parte del cuerpo.
- Sangre. El cáncer penetra la sangre, se desplaza a través de los vasos sanguíneos, y forma un tumor (tumor metastásico) en otra parte del cuerpo.
El tumor metastásico es el mismo tipo de cáncer que el tumor primario. Por ejemplo, si el cáncer de próstata se disemina al hueso, las células cancerosas en el hueso son en realidad células cancerosas de próstata. La enfermedad es cáncer de próstata metastásico, no cáncer de hueso.
El denosumab es un anticuerpo monoclonal que a veces se usa para prevenir las metástasis óseas.
El grupo de grado pronóstico y la concentración del PSA se usan para estadificar el cáncer de próstata.
El estadio del cáncer se basa en los resultados de la estadificación y las pruebas diagnósticas, incluso la prueba del antígeno prostático específico (PSA) y el grupo de grado pronóstico. Para determinar el puntaje de Gleason, se usan las muestras de tejido que se extrajeron durante la biopsia. Este puntaje varía de 2 a 10 y se usa para describir la diferencia entre las células normales y las cancerosas cuando se observan al microscopio, así como la probabilidad de que el tumor se disemine. Mientras más normales se vean las células cancerosas, más bajo será este número y es probable que se multipliquen y diseminen de forma lenta.
El grupo de grado depende del puntaje de Gleason. Para obtener más información sobre el puntaje de Gleason, consulte la sección sobre Información general.
- Grupo de grado 1: puntaje de Gleason de 6 o menos.
- Grupo de grado 2 o 3: puntaje de Gleason de 7.
- Grupo de grado 4: puntaje de Gleason de 8.
- Grupo de grado 5: puntaje de Gleason de 9 o 10.
El análisis del PSA mide la concentración del PSA en la sangre. El PSA es una sustancia que produce la próstata y que a veces se encuentra en mayor cantidad en la sangre de los hombres que tienen cáncer de próstata.
Los siguientes estadios se usan para el cáncer de próstata:
Estadio I
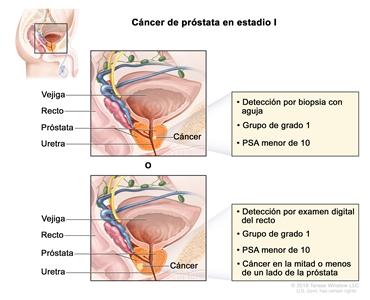
En el estadio I, el cáncer se encuentra solo en la próstata en una de las siguientes situaciones:
- El cáncer no se palpa durante un examen digital del recto y se detecta mediante una biopsia con aguja que se hace debido a una concentración alta del PSA, o se detecta al analizar una muestra de tejido que se extrae durante una cirugía por otro motivo (por ejemplo, una hiperplasia prostática benigna). La concentración del PSA es menor de 10 y el grupo de grado pronóstico es 1.
- El cáncer se palpa durante un examen digital del recto y se encuentra en la mitad o menos de un lado de la próstata. La concentración del PSA es menor de 10 y el grupo de grado es 1.
Estadio II
En el estadio II, el cáncer está más avanzado que en el estadio I, pero no se diseminó fuera de la próstata. El estadio II se divide en los estadios IIA, IIB y IIC.
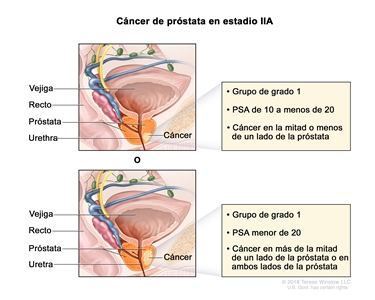
En el estadio IIA, se presenta cáncer en una de las siguientes situaciones:
- El cáncer se encuentra en la mitad o menos de un lado de la próstata. La concentración del PSA es de 10 a menos de 20 y el grupo de grado pronóstico es 1.
- El cáncer se encuentra en más de la mitad de un lado de la próstata o en ambos lados de la próstata. La concentración del PSA es menor de 20 y el grupo de grado es 1.
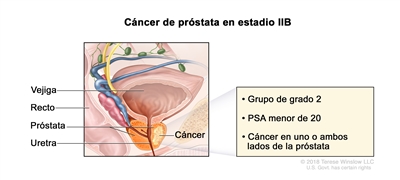
En el estadio IIB, el cáncer
- se encuentra en uno o ambos lados de la próstata. La concentración del PSA es menor de 20 y el grupo de grado pronóstico es 2.
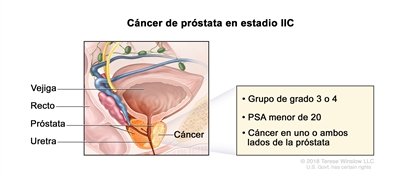
En el estadio IIC, el cáncer
- se encuentra en uno o ambos lados de la próstata. La concentración del PSA es menor de 20 y el grupo de grado pronóstico es 3 o 4.
Estadio III
El estadio III se divide en los estadios IIIA, IIIB y IIIC.
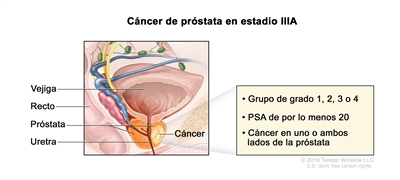
En el estadio IIIA, el cáncer
- se encuentra en uno o ambos lados de la próstata. La concentración del PSA es de por lo menos 20 y el grupo de grado pronóstico es 1, 2, 3 o 4.
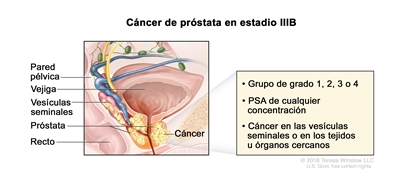
En el estadio IIIB, el cáncer
- se diseminó de la próstata a las vesículas seminales o a los tejidos u órganos cercanos, como el recto, la vejiga o la pared pélvica. El PSA es de cualquier concentración y el grupo de grado pronóstico es 1, 2, 3 o 4.
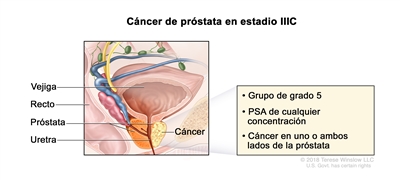
En el estadio IIIC, el cáncer
- se encuentra en uno o ambos lados de la próstata y es posible que se haya diseminado a las vesículas seminales o a los tejidos u órganos cercanos, como el recto, la vejiga o la pared pélvica. El PSA es de cualquier concentración y el grupo de grado pronóstico es 5.
Estadio IV
El estadio IV se divide en los estadios IVA y IVB.
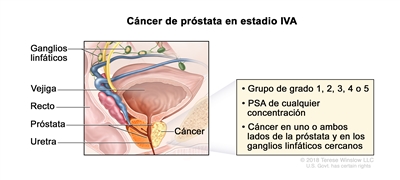
En el estadio IVA, el cáncer
- se encuentra en uno o ambos lados de la próstata y es posible que se haya diseminado a las vesículas seminales o a los tejidos u órganos cercanos, como el recto, la vejiga o la pared pélvica. El cáncer se diseminó a los ganglios linfáticos cercanos. El PSA es de cualquier concentración y el grupo de grado pronóstico es 1, 2, 3, 4 o 5.
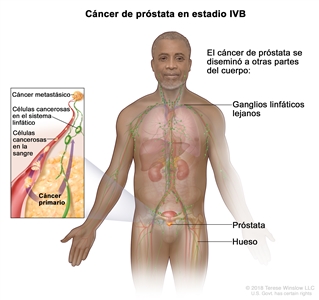
En el estadio IVB, el cáncer
- se diseminó a otras partes del cuerpo, como el hueso o los ganglios linfáticos lejanos. El cáncer de próstata a menudo se disemina a los huesos.
El cáncer de próstata a veces recidiva (vuelve) después del tratamiento.
A veces el cáncer reaparece en la próstata u otras partes del cuerpo.
Aspectos generales de las opciones de tratamiento
Hay diferentes tipos de tratamientos para los pacientes de cáncer de próstata.
Hay diferentes tipos de tratamiento disponibles para los pacientes de cáncer de próstata. Algunos tratamientos son estándar (tratamiento que se usa en la actualidad) y otros se están probando en ensayos clínicos. Un ensayo clínico de un tratamiento es un estudio de investigación con el fin de mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para los pacientes de cáncer. A veces, cuando en los ensayos clínicos se demuestra que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo se convierte en el tratamiento estándar. Los pacientes podrían considerar la participación en un ensayo clínico. En algunos ensayos clínicos solo se aceptan pacientes que no comenzaron el tratamiento.
Se utilizan ocho tipos de tratamiento estándar:
Conducta expectante o vigilancia activa
La espera cautelosa y la vigilancia activa se usan como tratamiento en el caso de hombres de edad avanzada que no tienen signos o síntomas ni otras afecciones, y hombres a los que se les encontró cáncer de próstata durante un examen de detección.
La espera cautelosa es la observación minuciosa del estado del paciente sin administrar ningún tratamiento hasta que aparezcan signos o síntomas o estos cambien. Se administra tratamiento para aliviar los síntomas y mejorar la calidad de vida.
En la vigilancia activa se sigue de cerca el estado del paciente sin administrar ningún tratamiento, a menos que haya cambios en los resultados de las pruebas. Se usa para identificar signos tempranos de que la afección está empeorando. Durante la vigilancia activa, los pacientes se hacen ciertos exámenes y pruebas, como el examen digital del recto, la prueba del PSA, la ecografía transrectal y la biopsia con aguja transrectal, para determinar si el cáncer está creciendo. Cuando el cáncer empieza a crecer, se administra tratamiento para curarlo.
El seguimiento sin tratamiento para curar el cáncer de próstata justo después del diagnóstico también se llama observación, conducta o actitud expectante, o terapia diferida.
Cirugía
Es posible que los pacientes en buen estado de salud con un tumor que solo está en la glándula prostática se traten mediante cirugía para extirpar el tumor. Se utilizan los siguientes tipos cirugía:
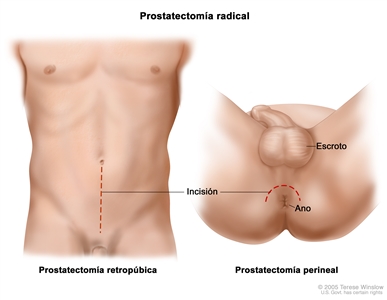
- Prostatectomía radical: procedimiento quirúrgico para extirpar la próstata, el tejido que la rodea y las vesículas seminales. Al mismo tiempo, se pueden extirpar los ganglios linfáticos cercanos. Entre los principales tipos de prostatectomía radical están los siguientes:
- Prostatectomía radical abierta: se hace una incisión (corte) en el área retropúbica (parte inferior del abdomen) o en el perineo (área entre el ano y el escroto). La cirugía se realiza a través de la incisión. Para el cirujano es más complicado conservar los nervios próximos a la próstata o extirpar los ganglios linfáticos cercanos mediante la vía de acceso perineal.
- Prostatectomía radical laparoscópica: se realizan varias incisiones (cortes) pequeñas en la pared del abdomen. Se introduce a través de una de las incisiones un laparoscopio (instrumento en forma de tubo delgado con una luz y una lente para observar) para guiar la operación. Se introducen varios instrumentos quirúrgicos por los otros orificios para realizar la operación.
- Prostatectomía radical laparoscópica asistida por robot: Se realizan varias incisiones pequeñas en la pared del abdomen, al igual que en la prostatectomía laparoscópica. El cirujano introduce un instrumento con una cámara por uno de los orificios e instrumentos quirúrgicos por los otros orificios mediante brazos robóticos. La cámara ofrece al cirujano una vista tridimensional de la próstata y las estructuras que la rodean. El cirujano usa los brazos robóticos para realizar la cirugía mientras está sentado frente a una pantalla de computadora cerca de la mesa de operaciones.
- Linfadenectomía pélvica: cirugía para extirpar los ganglios linfáticos de la pelvis. Un patólogo observa el tejido al microscopio para detectar células cancerosas. Si los ganglios linfáticos tienen cáncer, el médico no extirpará la próstata y es posible que recomiende otro tratamiento.
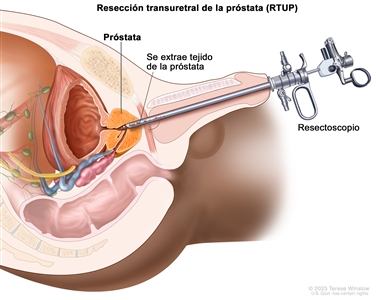
- Resección transuretral de la próstata (RTUP): procedimiento quirúrgico para extirpar tejido de la próstata mediante un resectoscopio (tubo delgado, con una luz y un instrumento para cortar) que se inserta a través de la uretra. Este procedimiento se realiza para tratar la hipertrofia prostática benigna y, a veces, para aliviar los síntomas que causa un tumor antes de administrar otro tratamiento del cáncer. La RTUP también se realiza en hombres cuyo tumor está solo en la próstata y a quienes no se les puede practicar una prostatectomía radical.
En algunos casos se pueden conservar los nervios que controlan la erección del pene mediante una cirugía con preservación nerviosa. Sin embargo, a veces no se puede hacer esta cirugía si los tumores son grandes o están muy cerca de los nervios.
Los problemas que a veces se presentan después de una cirugía de cáncer de próstata son los siguientes:
- Impotencia.
- Escape de orina por la vejiga o de materia fecal por el recto.
- Acortamiento del pene (de 1 a 2 cm). No se conoce el motivo exacto por el que ocurre esto.
- Hernia inguinal (abultamiento de grasa o parte del intestino delgado a través de músculos débiles en la ingle). La hernia inguinal se presenta más a menudo en hombres tratados con prostatectomía radical que con otros tipos de cirugía de la próstata, radioterapia o biopsia de próstata solas. Es más probable que se presente durante los primeros 2 años después de la prostatectomía radical.
Radioterapia y terapia con radiofármacos
La radioterapia es un tratamiento del cáncer para el que se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que se multipliquen. Hay varios tipos de radioterapia.
- Radioterapia externa: tipo de radioterapia para la que se usa una máquina que envía la radiación hacia el área con cáncer desde el exterior del cuerpo. La radioterapia conformada es un tipo de radioterapia externa para la que se usa una computadora que crea una imagen tridimensional (3-D) del tumor; esto sirve para ajustar los haces de radiación a la forma del tumor. Esto permite que una dosis alta de radiación llegue al tumor y cause menos daño al tejido normal que lo rodea.
A veces, se administra radioterapia hipofraccionada porque la programación del tratamiento es más conveniente. En este tipo de radioterapia se administra una dosis mayor que la dosis total habitual de radiación una vez por día durante menos días en comparación con la radioterapia estándar. Es posible que la radioterapia hipofraccionada cause peores efectos secundarios que la radioterapia estándar, según la forma en que se programe.
- Radioterapia interna: tipo de radioterapia para la que se usa una sustancia radiactiva sellada en agujas, semillas, alambres o catéteres que se colocan directamente en el cáncer o cerca de este. En el cáncer de próstata en estadio temprano, las semillas radiactivas se colocan en la próstata por medio de agujas que se introducen a través de la piel entre el escroto y el recto. La colocación de las semillas radiactivas en la próstata se guía por las imágenes de una ecografía transrectal o tomografía computarizada (TC). Las agujas se extraen después de colocar las semillas radiactivas en la próstata.
- En la terapia con radiofármacos se utiliza una sustancia radiactiva para tratar el cáncer. Este tratamiento incluye lo siguiente:
- En la radioterapia con emisores alfa se usa una sustancia radiactiva para tratar el cáncer de próstata que se diseminó al hueso. Se inyecta en una vena una sustancia radiactiva llamada radio-223 que se desplaza por el torrente sanguíneo. El radio-223 se acumula en áreas de los huesos con cáncer y destruye las células cancerosas.
La forma en que se administra la radioterapia depende del tipo y el estadio del cáncer que se esté tratando. La radioterapia externa, la radioterapia interna y la terapia con radiofármacos se utilizan para tratar el cáncer de próstata.
Los hombres que reciben radioterapia para el cáncer de próstata tienen un mayor riesgo de cáncer de vejiga o cáncer gastrointestinal.
Es posible que la radioterapia produzca impotencia y problemas urinarios que, a veces, empeoran con la edad.
Terapia hormonal
La terapia hormonal es un tratamiento del cáncer que elimina hormonas o bloquea su acción, e impide la multiplicación de células cancerosas. Las hormonas son sustancias elaboradas por las glándulas del cuerpo que circulan por el torrente sanguíneo. Las hormonas sexuales masculinas pueden hacer que el cáncer de próstata crezca. Se usan medicamentos, cirugía u otras hormonas para disminuir la cantidad de hormonas masculinas o para que estas no funcionen. Esto se llama terapia de privación de andrógenos.
La terapia hormonal para el tratamiento del cáncer de próstata incluye las siguientes opciones:
- El uso del acetato de abiraterona puede evitar que las células de la próstata produzcan andrógenos. Se utiliza en hombres con cáncer de próstata avanzado que no mejora con otras terapias hormonales. También se usa en hombres con cáncer de próstata de riesgo alto que mejoró con los tratamientos que reducen la concentración de hormonas.
- La orquiectomía es un procedimiento quirúrgico para extirpar uno o ambos testículos, ya que estos son la fuente principal de hormonas masculinas (como la testosterona), y disminuir la cantidad de hormonas que se producen.
- Los estrógenos (hormonas que estimulan las características sexuales femeninas) pueden evitar que los testículos produzcan testosterona. Sin embargo, en la actualidad los estrógenos ya casi no se usan para el tratamiento del cáncer de próstata debido al riesgo de efectos secundarios graves.
- Los agonistas de la hormona liberadora de hormona luteinizante detienen la producción de testosterona en los testículos. La leuprolida, la goserelina y la buserelina son ejemplos de estos.
- Los antiandrógenos impiden la acción de los andrógenos (hormonas que estimulan las características sexuales masculinas), como la testosterona. La flutamida, la bicalutamida, la enzalutamida, la apalutamida, la nilutamida y la darolutamida son ejemplos de estos.
- El ketoconazol, la aminoglutetimida, la hidrocortisona y la progesterona son fármacos que pueden impedir que las glándulas suprarrenales produzcan andrógenos.
Los hombres que reciben terapia hormonal a veces tienen sofocos, deterioro de la función sexual, pérdida del deseo sexual y debilidad en los huesos. Otros efectos secundarios son la diarrea, las náuseas y la picazón.
Para obtener más información en inglés, consulte la lista
Quimioterapia
La quimioterapia es un tratamiento del cáncer en el que se usan medicamentos para interrumpir la formación de células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. Cuando la quimioterapia se toma por boca o se inyecta en una vena o un músculo, los medicamentos ingresan al torrente sanguíneo y pueden llegar a las células cancerosas de todo el cuerpo (quimioterapia sistémica).
Para obtener más información en inglés, consulte la lista
Terapia dirigida
La terapia dirigida es un tipo de tratamiento para el que se utilizan medicamentos u otras sustancias a fin de identificar y atacar células cancerosas específicas. Por lo general, las terapias dirigidas causan menos daño a las células normales que la quimioterapia o la radioterapia.
- Los inhibidores de PARP bloquean una enzima que participa en muchas funciones celulares, incluso en la reparación del daño al ADN. Es posible que bloquear esta enzima ayude a impedir que las células cancerosas reparen su ADN dañado y se destruyan. El olaparib es un inhibidor de PARP que se usa para el tratamiento de pacientes con cáncer de próstata que se diseminó a otras partes del cuerpo y tiene mutaciones en ciertos genes, como el BRCA1 o el BRCA2.
Inmunoterapia
La inmunoterapia es un tratamiento para el que se usa el sistema inmunitario del paciente para combatir el cáncer. Se utilizan sustancias elaboradas por el cuerpo o en el laboratorio para impulsar, dirigir o restaurar las defensas naturales del cuerpo contra el cáncer. Este tratamiento del cáncer es un tipo de terapia biológica. El sipuleucel-T es un tipo de inmunoterapia que se usa para tratar el cáncer de próstata que hizo metástasis (se diseminó a otras partes del cuerpo).
Para obtener más información en inglés, consulte la lista
Terapia con bisfosfonatos
Los bisfosfonatos, como el clodronato o el zoledronato, disminuyen la enfermedad en los huesos cuando el cáncer se diseminó a estos. Los hombres que recibieron antiandrógenos o se sometieron a una orquiectomía tienen un riesgo más alto de pérdida ósea. En estos hombres, los bisfosfonatos disminuyen el riesgo de fractura ósea. El uso de bisfosfonatos para prevenir o retrasar las metástasis en el hueso se estudia en ensayos clínicos.
Hay tratamientos para el dolor de hueso causado por las metástasis óseas o la terapia hormonal.
El cáncer de próstata que se disemina al hueso y algunos tipos de terapia hormonal pueden debilitar el hueso y producir dolor. Los siguientes son los tratamientos para el dolor de hueso:
- Medicamentos para el dolor.
- Radioterapia externa.
- Estroncio-89 (un radioisótopo).
- Terapia dirigida con un anticuerpo monoclonal, como el denosumab.
- Terapia con bisfosfonatos.
- Corticoesteroides.
Para obtener más información, consulte el sumario del PDQ El dolor y el cáncer.
Se están probando nuevos tipos de tratamiento en ensayos clínicos.
En esta sección del sumario se describen los tratamientos que están en estudio en ensayos clínicos. Es posible que no se mencionen todos los tratamientos nuevos en estudio. Para obtener más información sobre ensayos clínicos, consulte el
Criocirugía
La criocirugía es un tratamiento para el que se usa un instrumento para congelar y destruir células de próstata cancerosas. Se usa una ecografía para encontrar el área que recibirá tratamiento. Este tipo de tratamiento también se llama crioterapia.
Es posible que la criocirugía produzca impotencia y escape de orina por la vejiga o de materia fecal por el recto.
Terapia por ecografía enfocada de alta intensidad
La terapia por ecografía enfocada de alta intensidad es un tratamiento para el que se utiliza ultrasonido (ondas acústicas de alta intensidad) para destruir células cancerosas. Para tratar el cáncer de próstata se utiliza un transductor endorrectal para generar las ondas acústicas.
Radioterapia con haz de protones
La radioterapia con haz de protones es un tipo de radioterapia externa de alta energía para la que se usan corrientes de protones (partículas minúsculas con carga positiva) a fin de destruir las células de un tumor. En este tipo de tratamiento, la radiación causa menos daño al tejido sano cercano al tumor.
Terapia fotodinámica
Tratamiento del cáncer para el que se utiliza un medicamento y un tipo específico de rayo láser para destruir células cancerosas. Se inyecta en la vena un medicamento que se activa al exponerse a la luz. El medicamento se acumula más en las células cancerosas que en las normales. Después, se utilizan tubos de fibras ópticas para conducir el rayo láser hasta las células cancerosas, donde el medicamento se activa y las destruye. La terapia fotodinámica causa poco daño al tejido sano. Se usa sobre todo para tratar tumores en la piel o justo debajo de esta, o tumores del revestimiento de los órganos internos.
A veces el tratamiento para el cáncer de próstata causa efectos secundarios.
Para obtener más información sobre los efectos secundarios que comienzan durante el tratamiento para el cáncer, consulte nuestra página sobre
Los pacientes podrían considerar la participación en un ensayo clínico.
Para algunos pacientes, la mejor elección de tratamiento podría ser un ensayo clínico. Los ensayos clínicos son parte del proceso de investigación del cáncer. Los ensayos clínicos se llevan a cabo para saber si los tratamientos nuevos para el cáncer son inocuos (seguros) y eficaces, o mejores que el tratamiento estándar.
Muchos de los tratamientos estándar actuales se basan en ensayos clínicos anteriores. Los pacientes que participan en un ensayo clínico reciben el tratamiento estándar o son de los primeros en recibir el tratamiento nuevo.
Los pacientes que participan en los ensayos clínicos también ayudan a mejorar la forma en que se tratará el cáncer en el futuro. Aunque los ensayos clínicos no siempre llevan a tratamientos eficaces, a menudo responden a preguntas importantes y ayudan a avanzar en la investigación.
Los pacientes pueden ingresar en los ensayos clínicos antes, durante o después de comenzar el tratamiento para el cáncer.
En algunos ensayos clínicos solo se aceptan a pacientes que aún no recibieron tratamiento. En otros ensayos se prueban terapias en pacientes de cáncer que no mejoraron. También hay ensayos clínicos en los que se prueban formas nuevas de impedir que el cáncer recidive (vuelva) o de disminuir los efectos secundarios del tratamiento del cáncer.
Los ensayos clínicos se realizan en muchas partes del país. La información en inglés sobre los ensayos clínicos patrocinados por el Instituto Nacional del Cáncer (NCI) se encuentra en la página de Internet
A veces se necesitan pruebas de seguimiento.
A medida que avanza el tratamiento, se harán exámenes y revisiones periódicas. Es posible que se repitan algunas pruebas que se hicieron para diagnosticar o estadificar el cáncer, con el fin de evaluar qué tan bien está funcionando el tratamiento. Las decisiones acerca de seguir, cambiar o suspender el tratamiento se pueden basar en los resultados de estas pruebas.
Algunas de las pruebas se repiten cada tanto después de terminar el tratamiento. Los resultados de estas pruebas muestran si la afección cambió o si el cáncer recidivó (volvió).
Tratamiento del cáncer de próstata en estadio I
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección sobre Aspectos generales de las opciones de tratamiento.
El tratamiento estándar del cáncer de próstata en estadio I incluye los siguientes procedimientos:
- Observación cautelosa.
- Vigilancia activa. Si el cáncer empieza a crecer, es posible que se administre terapia hormonal.
- Prostatectomía radical, por lo general, con linfadenectomía pélvica. Es posible que se administre radioterapia después de la cirugía.
- Radioterapia de haz externo. A veces se administra terapia con hormonas después de la radioterapia.
- Radioterapia interna con semillas radiactivas.
- Participación en un ensayo clínico de terapia por ecografía enfocada de alta intensidad.
- Participación en un ensayo clínico de terapia fotodinámica.
- Participación en un ensayo clínico de criocirugía.
Realice una
Tratamiento del cáncer de próstata en estadio II
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección sobre Aspectos generales de las opciones de tratamiento.
El tratamiento estándar del cáncer de próstata en estadio II incluye los siguientes procedimientos:
- Observación cautelosa.
- Vigilancia activa. Si el cáncer empieza a crecer, es posible que se administre terapia hormonal.
- Prostatectomía radical, por lo general, con linfadenectomía pélvica. Es posible que se administre radioterapia después de la cirugía.
- Radioterapia de haz externo. A veces se administra terapia hormonal después de la radioterapia.
- Radioterapia interna con semillas radiactivas.
- Participación en un ensayo clínico de criocirugía.
- Participación en un ensayo clínico de terapia por ecografía enfocada de alta intensidad.
- Participación en un ensayo clínico de radioterapia con haz de protones.
- Participación en un ensayo clínico de terapia fotodinámica.
- Participación en ensayos clínicos de nuevos tipos de tratamiento, como la terapia con hormonas, seguida de prostatectomía radical.
Realice una
Tratamiento del cáncer de próstata en estadio III
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección sobre Aspectos generales de las opciones de tratamiento.
El tratamiento estándar del cáncer de próstata en estadio III incluye los siguientes procedimientos:
- Radioterapia de haz externo. A veces se administra terapia hormonal después de la radioterapia.
- Terapia hormonal. A veces se administra radioterapia después de la terapia hormonal.
- Prostatectomía radical. A veces se administra radioterapia después de la cirugía.
- Observación cautelosa.
- Vigilancia activa. Si el cáncer empieza a crecer, es posible que se administre terapia hormonal.
El tratamiento para controlar el cáncer que está en la próstata y reducir los síntomas urinarios incluye los siguientes procedimientos:
- Radioterapia externa.
- Radioterapia interna con semillas radiactivas.
- Terapia hormonal.
- Resección transuretral de la próstata (RTUP):
- Participación en un ensayo clínico de tipos nuevos de radioterapia.
- Participación en un ensayo clínico de criocirugía.
Realice una
Tratamiento del cáncer de próstata en estadio IV
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección sobre Aspectos generales de las opciones de tratamiento.
El tratamiento estándar del cáncer de próstata en estadio IV incluye los siguientes procedimientos:
- Terapia hormonal.
- Terapia hormonal combinada con quimioterapia.
- Terapia con bisfosfonatos.
- Radioterapia de haz externo. A veces se administra terapia hormonal después de la radioterapia.
- Radioterapia con emisores alfa.
- Observación cautelosa.
- Vigilancia activa. Si el cáncer empieza a crecer, es posible que se administre terapia con hormonas.
- Participación en un ensayo clínico de prostatectomía radical con orquiectomía.
El tratamiento para controlar el cáncer que está en la próstata y reducir los síntomas urinarios incluye los siguientes procedimientos:
- Resección transuretral de la próstata (RTUP):
- Radioterapia.
Realice una
Tratamiento del cáncer de próstata recidivante o resistente a las hormonas
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección sobre Aspectos generales de las opciones de tratamiento.
El tratamiento estándar del cáncer de próstata recidivante o resistente a la terapia hormonal incluye los siguientes procedimientos:
- Terapia hormonal.
- Quimioterapia para pacientes que ya recibieron terapia hormonal.
- Terapia biológica con sipuleucel-T para pacientes que ya recibieron terapia hormonal.
- Radioterapia de haz externo.
- Prostatectomía para pacientes que ya recibieron radioterapia.
- Radioterapia con emisores alfa.
- Terapia con un inhibidor de PARP para pacientes que ya recibieron terapia hormonal y tienen mutaciones en ciertos genes, como el BRCA1 o el BRCA2.
Realice una
Información adicional sobre el cáncer de próstata
Para obtener más información del Instituto Nacional del Cáncer sobre el cáncer de próstata, consultar los siguientes enlaces:
-
Página principal sobre el cáncer de próstata - Cáncer de próstata, nutrición y suplementos alimenticios
- Prevención del cáncer de próstata
- Exámenes de detección del cáncer de próstata
-
Análisis del antígeno prostático específico (PSA) -
Terapia hormonal para el cáncer de próstata -
Terapias dirigidas contra el cáncer -
Inmunoterapia para tratar el cáncer -
Crioterapia para tratar el cáncer
La información que se presenta a continuación solo está disponible en inglés:
-
Drugs Approved for Prostate Cancer (Medicamentos aprobados para el cáncer de próstata) -
Treatment Choices for Men with Early-Stage Prostate Cancer (Opciones de tratamiento para hombres con cáncer de próstata en estadio temprano)
Para obtener más información sobre el cáncer en general y otros recursos disponibles en el Instituto Nacional del Cáncer, consulte los siguientes enlaces:
-
El cáncer -
Estadificación del cáncer -
La quimioterapia y usted: Apoyo para las personas con cáncer -
La radioterapia y usted: Apoyo para las personas con cáncer -
Cómo hacer frente al cáncer -
Preguntas para el médico sobre el cáncer
La información que se presenta a continuación solo está disponible en inglés:
-
For Survivors and Caregivers (Información para sobrevivientes de cáncer y las personas que los cuidan)
Información sobre este resumen del PDQ
Información sobre el PDQ
El Physician Data Query (PDQ) es la base de datos integral del Instituto Nacional del Cáncer (NCI) que contiene resúmenes de la última información publicada sobre los siguientes temas relacionados con el cáncer: prevención, detección, genética, tratamiento, cuidados médicos de apoyo, y medicina complementaria y alternativa. Se publican dos versiones de la mayoría de los resúmenes. La versión dirigida a profesionales de la salud se redacta en lenguaje técnico y contiene información detallada, mientras que la versión dirigida a pacientes se redacta en un lenguaje fácil de comprender, que no es técnico. Ambas versiones contienen información correcta y actualizada sobre el cáncer. Los resúmenes se escriben en inglés y en la mayoría de los casos se cuenta con una traducción al
El PDQ es un servicio del NCI, que forma parte de los Institutos Nacionales de la Salud (NIH). Los NIH son el centro de investigación biomédica del Gobierno federal. Los resúmenes del PDQ se basan en un análisis independiente de las publicaciones médicas. No constituyen declaraciones de la política del NCI ni de los NIH.
Propósito de este resumen
Este resumen del PDQ sobre el cáncer contiene información actualizada sobre el tratamiento del cáncer de próstata. El propósito es informar y ayudar a los pacientes, sus familiares y cuidadores. No ofrece pautas ni recomendaciones formales para la toma de decisiones relacionadas con la atención de la salud.
Revisores y actualizaciones
Los consejos editoriales redactan y actualizan los resúmenes de información sobre el cáncer del PDQ. Estos consejos los conforman equipos de especialistas en el tratamiento del cáncer y otras especialidades relacionadas con esta enfermedad. Los resúmenes se revisan de manera periódica y se modifican con información nueva. La fecha de actualización al pie de cada resumen indica cuándo se hizo el cambio más reciente.
La información en este resumen para pacientes proviene de la versión para profesionales de la salud, que el
Información sobre ensayos clínicos
Un ensayo clínico es un estudio para responder a una pregunta científica; por ejemplo, si un tratamiento es mejor que otro. Los ensayos se basan en estudios anteriores y en lo que se aprendió en el laboratorio. Cada ensayo responde a ciertas preguntas científicas con el fin de encontrar formas nuevas y mejores de ayudar a los pacientes con cáncer. Durante los ensayos clínicos de tratamiento, se recopila información sobre los efectos de un tratamiento nuevo y su eficacia. Si un ensayo clínico indica que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo quizás se convierta en el "estándar". Los pacientes pueden considerar la participación en un ensayo clínico. Algunos ensayos clínicos solo aceptan a pacientes que aún no comenzaron un tratamiento.
Para obtener más información sobre ensayos clínicos, consulte el
Permisos para el uso de este resumen
PDQ (Physician Data Query) es una marca registrada. Se autoriza el uso del texto de los documentos del PDQ; sin embargo, no se podrá identificar como un resumen de información sobre cáncer del PDQ del NCI, salvo que el resumen se reproduzca en su totalidad y se actualice de manera periódica. Por otra parte, se permitirá que un autor escriba una oración como "En el resumen del PDQ del NCI de información sobre la prevención del cáncer de mama se describen, de manera concisa, los siguientes riesgos: [incluir fragmento del resumen]".
Se sugiere citar la referencia bibliográfica de este resumen del PDQ de la siguiente forma:
PDQ® sobre el tratamiento para adultos. PDQ Tratamiento del cáncer de próstata. Bethesda, MD: National Cancer Institute. Actualización: <MM/DD/YYYY>. Disponible en:
Las imágenes en este resumen se reproducen con autorización del autor, el artista o la editorial para uso exclusivo en los resúmenes del PDQ. La utilización de las imágenes fuera del PDQ requiere la autorización del propietario, que el Instituto Nacional del Cáncer no puede otorgar. Para obtener más información sobre el uso de las ilustraciones de este resumen o de otras imágenes relacionadas con el cáncer, consulte
Cláusula sobre el descargo de responsabilidad
La información en estos resúmenes no se debe utilizar para justificar decisiones sobre reembolsos de seguros. Para obtener más información sobre la cobertura de seguros, consulte la página
Comuníquese con el Instituto Nacional del Cáncer
Para obtener más información sobre las opciones para comunicarse con el NCI, incluso la dirección de correo electrónico, el número telefónico o el chat, consulte la página del
Última revisión: 2024-06-24
Si usted quiere saber más sobre el cáncer y cómo se trata, o si desea saber sobre ensayos clínicos para su tipo de cáncer, puede llamar al Servicio de Información del Instituto Nacional del Cáncer (NCI, por sus siglas en inglés) al 1-800-422-6237, llamada gratuita. Un especialista en información capacitado puede hablar con usted y responder a sus preguntas.
Esta información no reemplaza el consejo de un médico. Ignite Healthwise, LLC, niega toda garantía y responsabilidad por el uso de esta información. El uso que usted haga de esta información implica que usted acepta los
Healthwise, Healthwise para cada decisión de la salud, y el logo de Healthwise son marcas de fábrica de Ignite Healthwise, LLC.
Page Footer
Quiero...
Audiencia
Sitios seguros para miembros
Información sobre The Cigna Group
Aviso legal
Los planes individuales y familiares de seguro médico y dental están asegurados por Cigna Health and Life Insurance Company (CHLIC), Cigna HealthCare of Arizona, Inc., Cigna HealthCare of Illinois, Inc., Cigna HealthCare of Georgia, Inc., Cigna HealthCare of North Carolina, Inc., Cigna HealthCare of South Carolina, Inc. y Cigna HealthCare of Texas, Inc. Los planes de beneficios de salud y de seguro de salud de grupo están asegurados o administrados por CHLIC, Connecticut General Life Insurance Company (CGLIC) o sus afiliadas (puedes ver
Todas las pólizas de seguros y los planes de beneficios de grupo contienen exclusiones y limitaciones. Para conocer la disponibilidad, los costos y detalles completos de la cobertura, comunícate con un agente autorizado o con un representante de ventas de Cigna. Este sitio web no está dirigido a los residentes de New Mexico.